我們是一群經驗豐富的腦神經外科註冊護士和一群專業從事顱底,脊柱和腦血管手術的腦神經外科醫生。
幾十年來,我們一直在治療急性中風患者及其他患有腦和脊椎問題的病人。
我們還提供的緊急醫療諮詢,援助和治療服務。
除為香港本地病人服務外我們還為澳門,中國內地及其他國家的病人提供緊急醫療服務,包括遙距遠程醫療意見、國際營救、安排醫療專機或陸路護送、國際護送、等等。
導致腦幹和顱底第五至第十二條神經線受到壓迫和變型扭曲
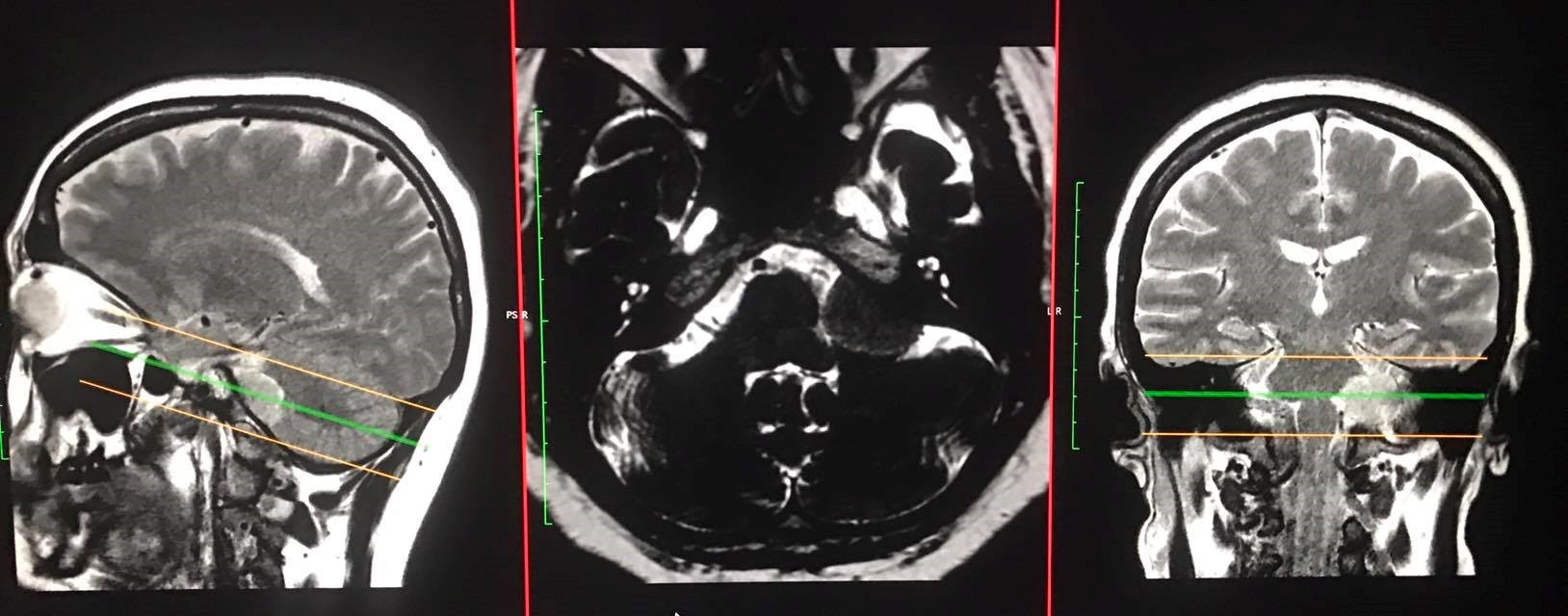
左側面部神經如足電的痺痛
在持續神經功能傳導的監測下,醫生進行了12小時的微創顯微鏡腦神經外科手術,將腫瘤完全切除
 |
 |
 |
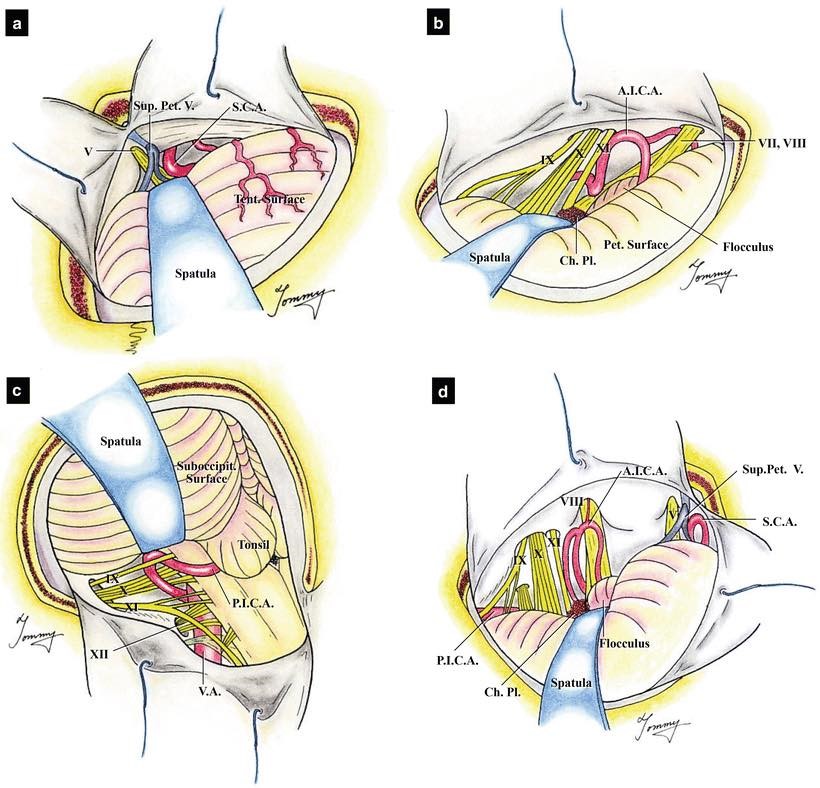
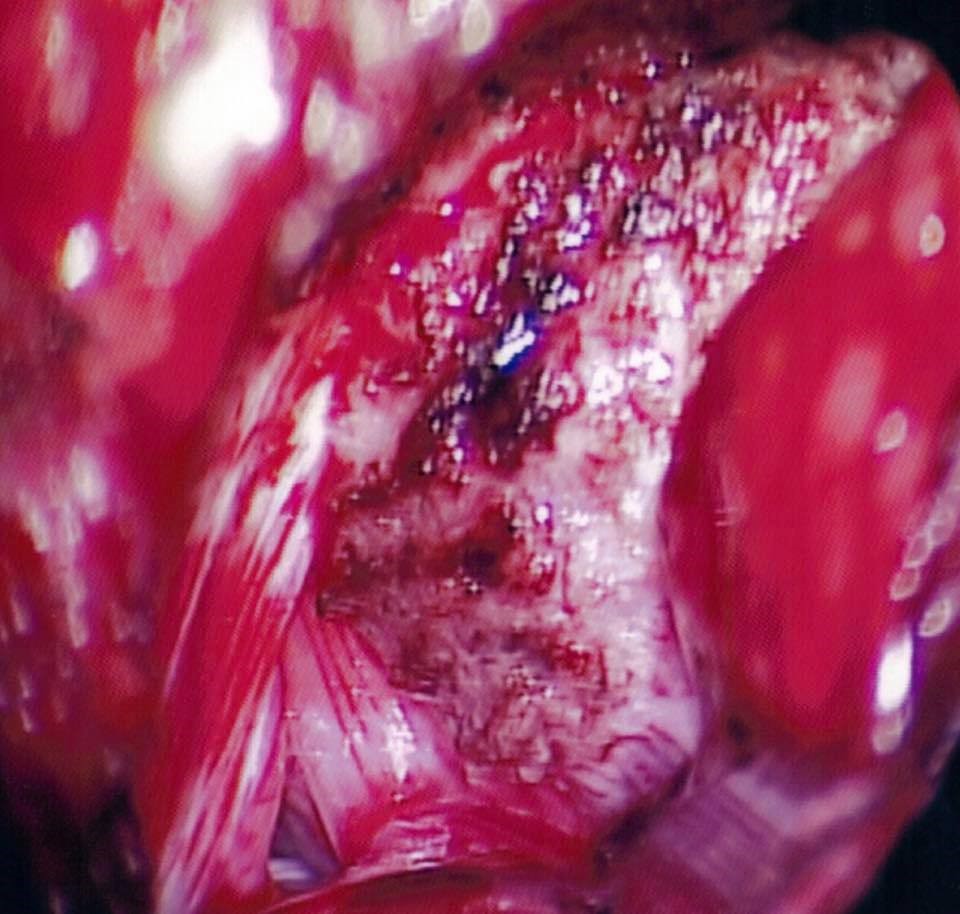
因為腫瘤壓迫著腦幹和顱底神經線,尢其是將第7條 (面部神經)及第8條(聽覺神經)的顱底腦神經線嚴重推移,以至神經線扭曲變形。在腫瘤切除手術中,醫生以1至2mm 的手指動作,其力度、方法及方向都是要十足精準地正確無誤,要集中精力,使用大量時間去從腫瘤的周邊和裏面尋找及保護神經線。
第9-12 條 的顱底腦神經線: |
|
 |
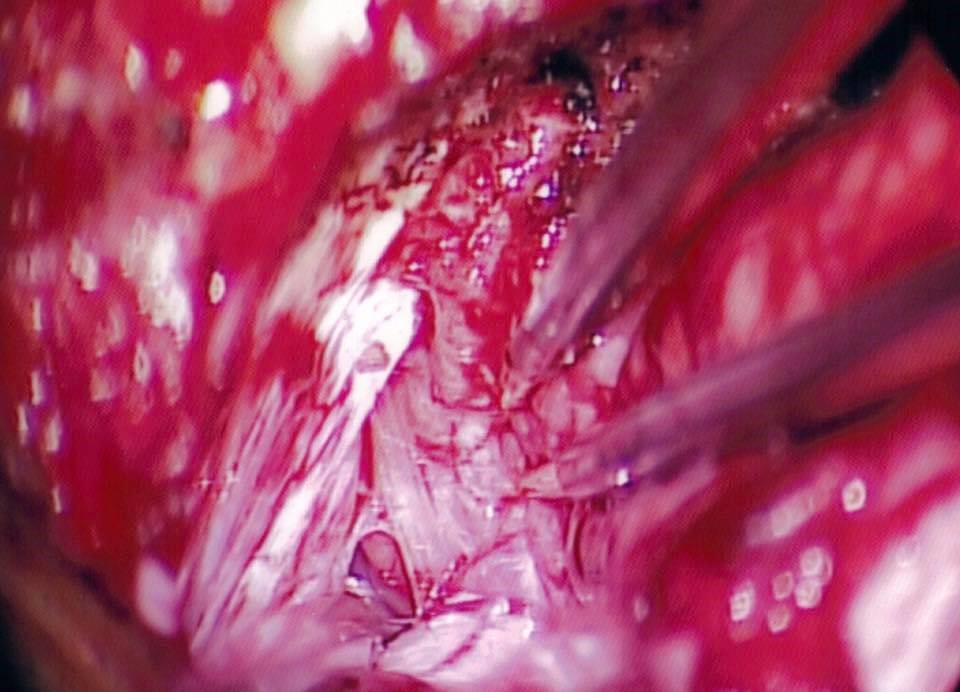 |
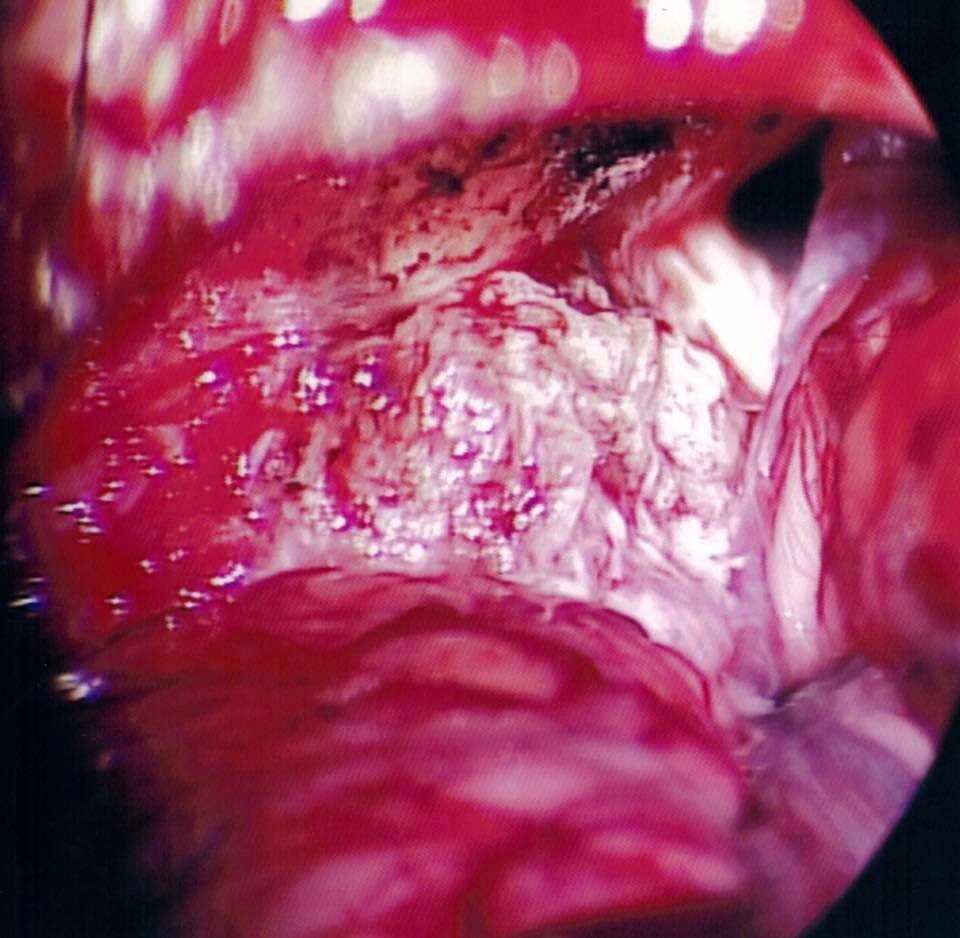
第7條 (面部神經)及第8條(聽覺神經)的顱底腦神經線嚴重推移,扭曲變形 |
|
 |
 |
最常見的神經損傷就是永久失去聽力、或是暫時或永久性的臉部神經癱瘓。醫學文獻中有些病例,手術風險和併發症甚至會導致腦幹神經或血管受損,以至嚴重的傷殘、甚至死亡。
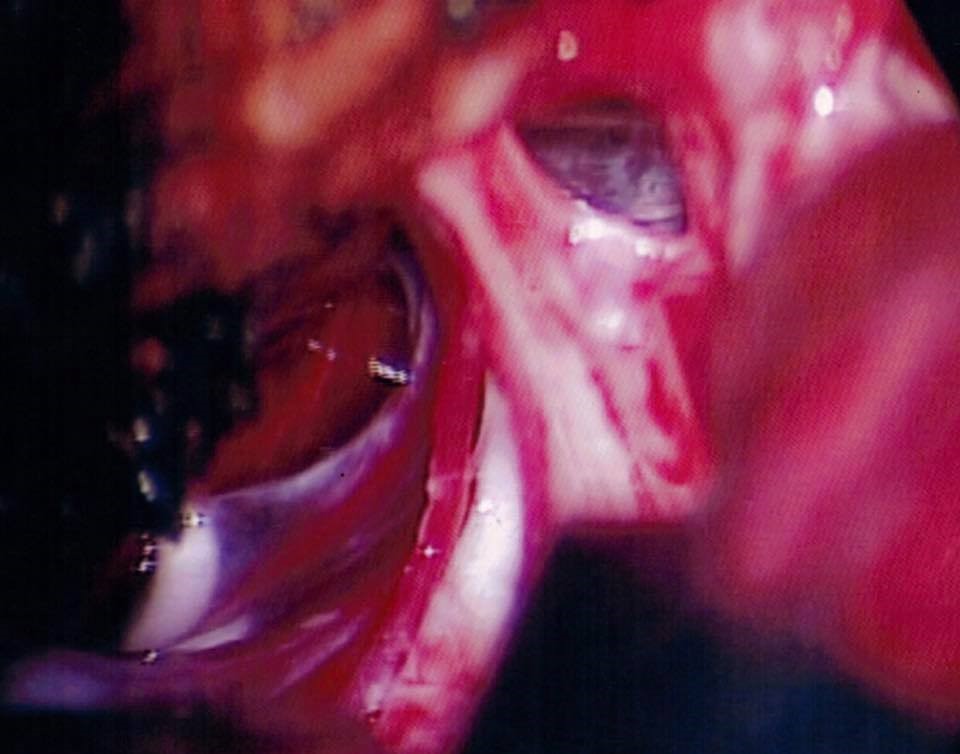
所有顱底的腦神經線及其功能、微小的血管, 以及腦幹主要的基底動脈,全部均完好保存。
的確是一項十分艱辛的任務,12小時的手術後,已是零晨時份,比起我們預期的6小時足足長了一倍,為的就是要小心奕奕地將腫瘤和極之微細及脆弱的神經線和血管分開,以及將腫瘤從腦幹和小腦之正常神經組織分離。
手術過程中,醫生本身的腎上線素會自行提升,所以並沒有感受到任何生理(吃喝、疲累和如厠)的需要。但手術完後,醫生的手部及肩背就會極之疲累及十分疼痛,但一切都是値得的!
由於腫瘤已經徹底切底清除,原先計劃的術後數碼導航刀的電療亦已不再需要了!
手術後一個月及手術後兩年的的磁力共振MRI 均顯示腫瘤已經被完全切除及沒有復發的徵象。
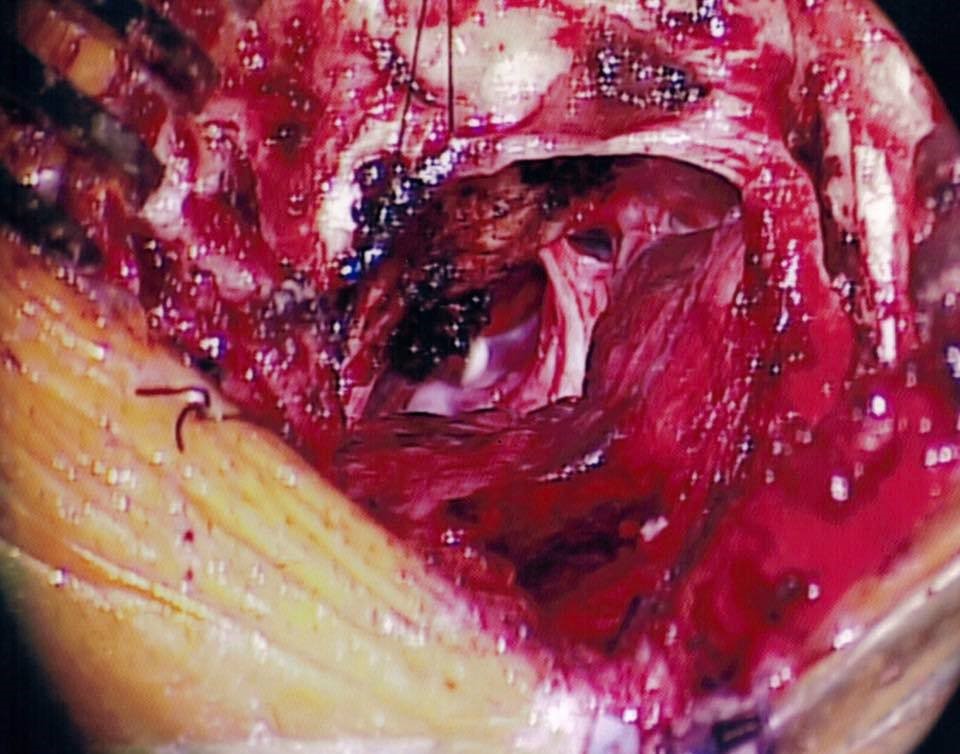
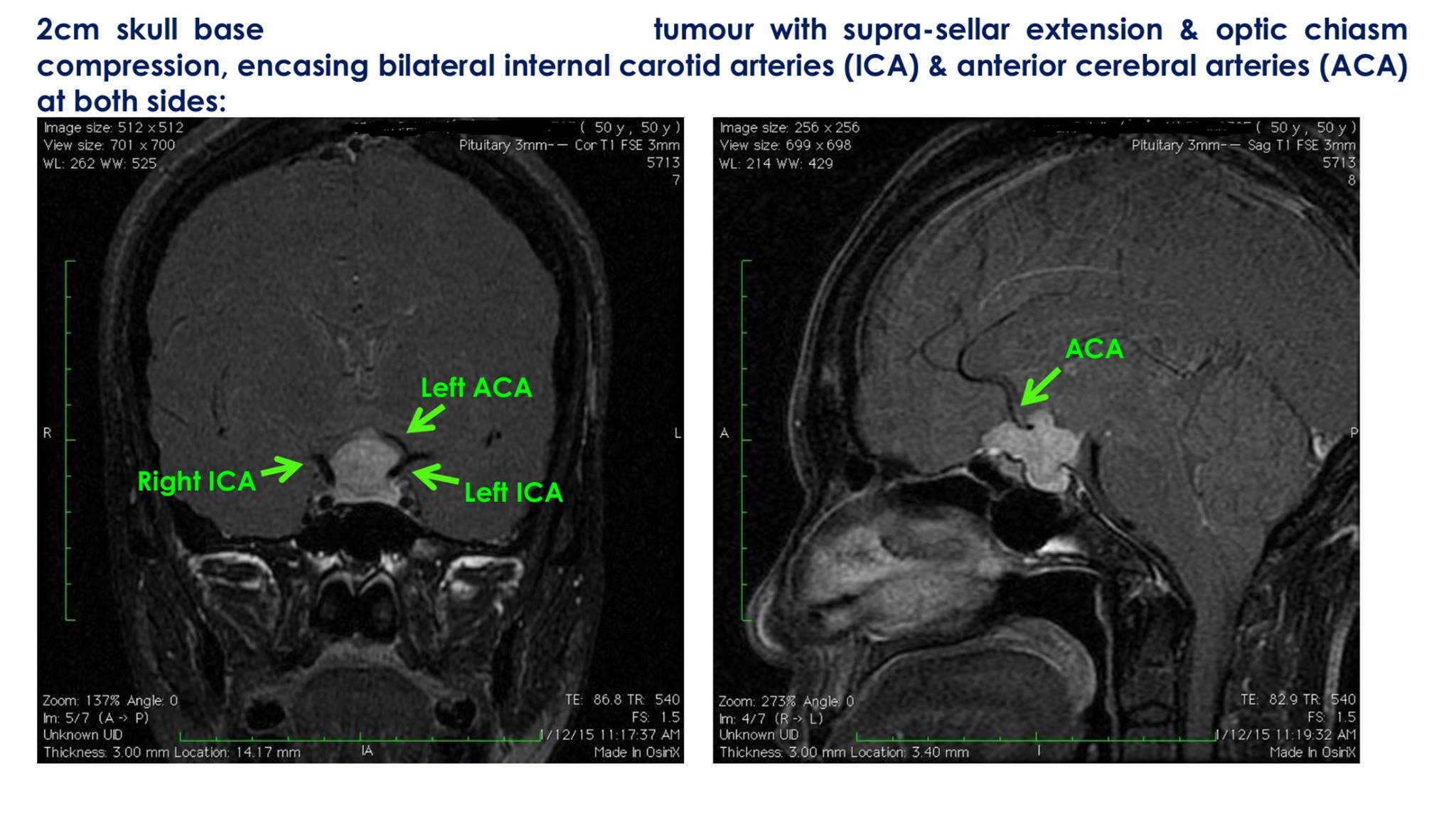
這是2015年的病案例,一個來自中國內地50歲的女病人
在中國的MRI顯示在腦下垂顱底骨基部有2厘米的腫瘤,向腦上延伸和壓迫著視覺神經,在兩側亦包住雙側腦內主大動脈(ICA)和前大腦動(ACA)。
在顯微鏡下, 將腫瘤全面切除,視覺神經得到減壓, 雙側腦內主大動脈(ICA)和前大腦動脈(ACA)得意保存完好。
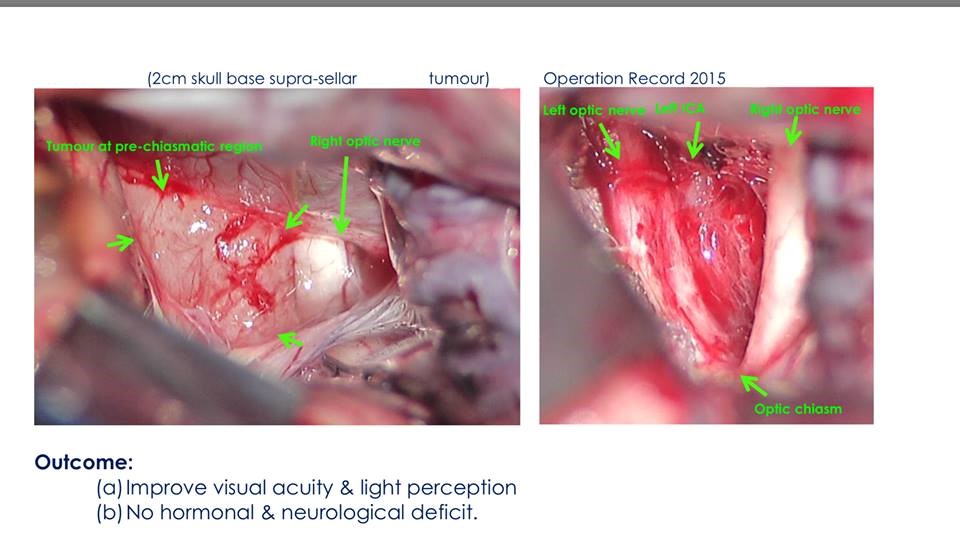
手術後,病人的視力亦恢復正常,3天後返回中國內地。
1年後及4 年後的磁力共振MRI並無腫瘤復發的徵象。
腦膜瘤 (Meningioma)是排名第二常見的原發性顱內腫瘤,僅次於神經膠質瘤,占顱內腫瘤約15至24%。
腦膜瘤每年發生率約每十萬人當中就有六人患上,且在任何年齡皆可能發生,尤其於30至50歲的成人,當中以女性居多,男女比率約為1比2。
腦膜瘤多數(95%)皆是良性,其生長緩慢,平均每年以1至2mm 或體積的3.6%的速度慢慢地生長,所以往往在病人腦內潛伏了頗長時間。
有報告認為,腦膜瘤出現早期症狀平均為2.5年,更有少數的腦膜瘤患者有6年之久。由於生長速度緩慢,患者本身不易早期察覺,當出現症狀時,腫瘤通常已經很大。
腦膜瘤患者的神經症狀, 要視乎腫瘤的位置及神經受到壓力的程度。腫瘤壓迫亦可導致腫瘤周圍的腦神經水腫,令到顱內壓力增高。
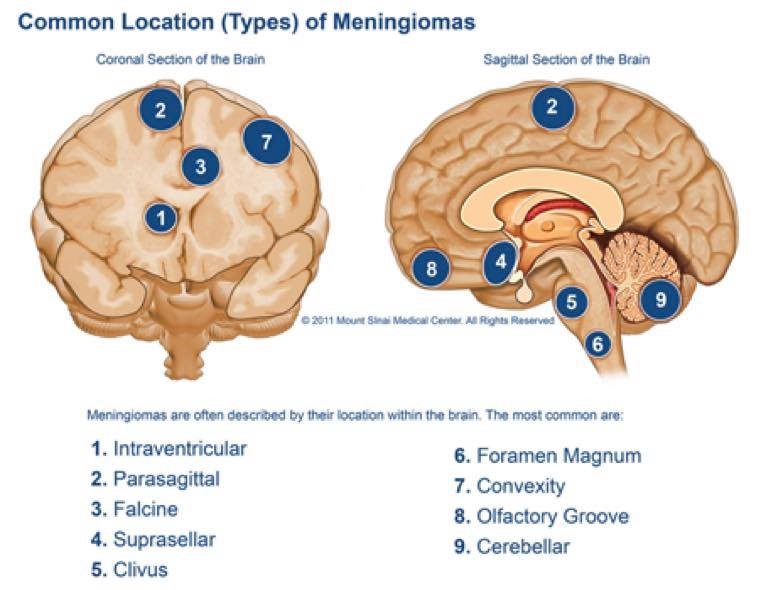
最常見的症狀有頭痛、頭暈、半邊手腳麻痹或者乏力、步態不穩、視力迷糊、嗅覺或聽覺障礙、性情轉變、嘔吐、癲癇、神經疼痛等等。
由於腦膜瘤是良性的腫瘤,完全切除便能根治。如腫瘤不能完全切除,部份切除來為神經減壓力的手術,其效果亦很良好。部份切除手術後,再配合立體定位放射治療,可治癒大多數的腦膜瘤。
 |
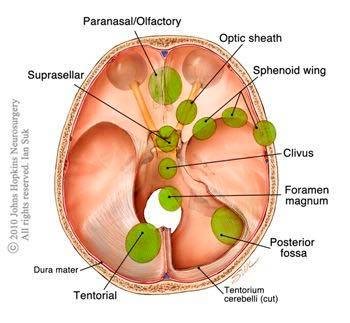 |
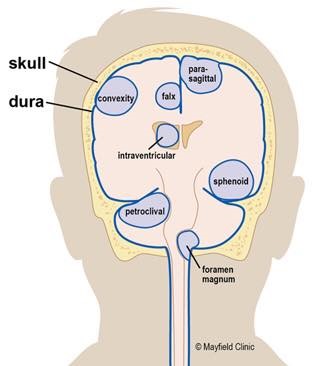
一般而言,在大腦凸面表面的腦膜瘤,在安全及風險容許的情況下,腦神經外科醫生會力爭完全切除,以減少復發機會。但是如果腫瘤的位置屬於危險區域 (如位於:蝶骨翼內側、眶、矢狀竇、腦室、腦橋小腦角、視神經鞘或斜坡),完全腫瘤切除手術可能會有導致神經功能永久喪失之風險,醫生便會選擇部分腫瘤切除,為神經減壓。
張先生,46 歳,從事地盤工作, 需要在高空體力勞動。在2018年3月開始覺得手腳麻木痺痛, 左右手體温感覺有異,手腳偶爾乏力,及走路時覺得腳軟不穏定。 磁力共振醫學造影確診了頸椎第三至五節出現嚴重退化:椎間盤突出、後縱韌帶變厚及骨化, 黃韌帶變厚,頸椎神經管道變得非常陜窄,脊髓中樞神經受到嚴重擠壓。脊髓神經變形而且扁平,及有神經水腫現象。
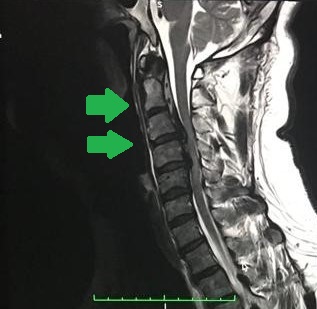
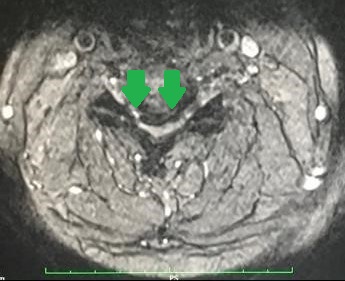
控制我們呼吸的橫膈膜之膈神經 (Phrenic Nerve),是由頸椎 中樞神經第三至五節所負責的。所以第三至五節的頸椎神經病變,會直接影響我們的呼吸功能。張先生的中樞神經嚴重擠壓、變形扁平及水腫,除有四肢及下身癱瘓的風險外, 亦有導致他突然呼吸停頓之生命危險。
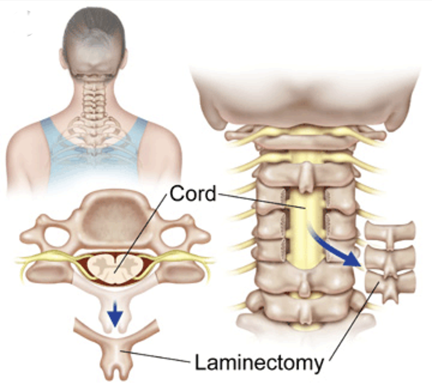
由於事態嚴重,有醫生建議張先生做傳統的頸椎後路神經減壓及頸椎融合手術,以確保張先生的人身安全。但手術需要用六至八厘米的頸後傷口,來取去病者的椎板(lamina)、棘突(spinous process)及增生的黃韌帶 (ligamentum flavum),以達到神經減額的效壓,然後再用鈦金屬螺絲來穩定張先生的頸椎。
可是張先生考慮到頸後將來會有長長的手術疤痕, 手術亦會導致其後頸肌崩緊痛楚、肌肉無力及萎縮,而頸椎融合手術亦會影響他頸椎活動範圍大減,繼而影響其需要負責高空戶外勞動的工作生計,所以張先生斷然拒絕了該醫生的手術建議。
張先生用了個多月的時間來嘗試了所有中、西、脊醫,物理治療,針灸及其他的另類醫學,可是他的情況不但沒有改善,而且每況愈下,就連日常生活的起居走動的簡單動作都感覺困難,更莫說是返回工作崗位。
由於張先生的家庭醫生剛巧有一位病人和張先生的病情一樣,該病人在幾個月前得到筆者的手術治療後康復,所以在其家庭醫生的建議下,張先生到筆者的診所徵詢意見。
張先生向筆者表示他多日來連用手揸筆及用筷子進食亦有難度, 亦有幾次失足跌倒。筆者認為張先生的頸椎潛在著計時炸彈,只要頸椎有輕微的受傷,就會令脊髓中樞神經永久損傷,四肢及下身癱瘓, 或突然呼吸停頓之生命危險, 所以這個計時炸彈應該盡快得到移除。
為了釋除張先生對傳統手術的後遺症之疑慮(頸後長六至八厘米的傷口、後頸肌肉崩緊痛楚、冇力和萎縮, 頸椎融合後導致頸部活動功能和範圍受到限制而影響工作生計),筆者於是建議張先生採取神經外科的頸椎後路微創脊髓神經減壓手術。要張先生知道,腦神經外科醫生的首要任務是保護中樞神經,相比起腦科手術(醫生要在顱底的腦幹、微細如頭髮般的中樞神經線,和腦動脈血管之中的狹小空間來做手術),微創的頸椎神經外科手術是相當安全和低風險的。為確保病人的神經功能完全得到保障, 在四小時的手術中,腦神經外科醫生會全程用顯微鏡及術中神經功能傳道監察。
在全程顯微鏡下,醫生會用其熟練的手指及配合精巧細緻的神經外科儀器,以少於兩毫米的幅度和準成度,開一個只有一至兩厘米的微小傷口。然後醫生會在病人後頸肌肉中間的隙縫遊走,確保對後頸肌肉造成最低損傷。在其靈活的顯微鏡技巧下,醫生會小心翼翼地移除少量的頸椎版及病變肥厚的黃韌帶和增生的骨刺,為病人的頸椎脊髓中樞神經安全地減壓。
在神經減壓手術過全程中,醫生會透過神經功能傳道測試,監察病人由腦部的電波、經過頸椎的中樞神經,再傳致四肢肌肉的神經傳導功能訊號。在成功減壓手術後,醫生會發現病人神經傳導功能的訊號有相當大的改善。
四小時手術後張先生臥床休息一晚。第二天早上,張先生發現四肢已經沒有麻本痹痛的感覺,四肢肌肉力度亦有明顯改善。在筆者的監察下,他下床走動,發覺雙腳站立地面上時的感覺,比起手術前實在和穩健得多;走起路來,雙腳力度及步履亦有明顯進步和相當平穩。當天下午,即手術後二十四小時, 張先生就出完回家了。
根據張先生及其他手術案例之臨床症狀上的明顯改善, 再加上手術前和手術後的磁力共振醫學造影對比下, 已經證明了全程使用顯微鏡的神經外科頸椎後路微創脊髓神經減壓手術, 雖然傷口非常小 (只有一至兩厘米), 但已達到頸椎中樞神經減壓的效果, 是和六至八厘米傷口的傳統手術一樣的!
| 個案2 | |
|---|---|
| 手術前 | 手術後 |
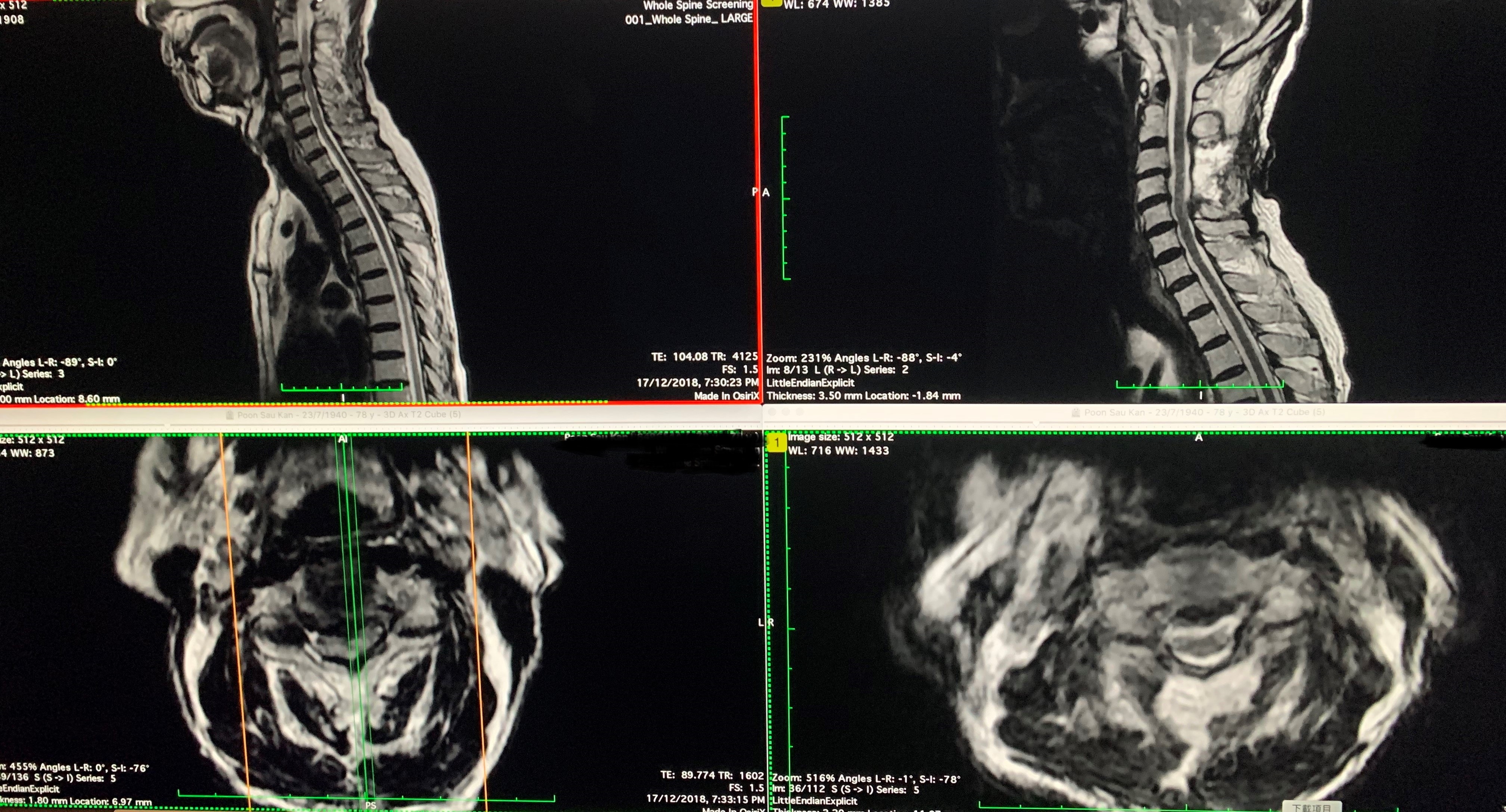 |
|
| 個案3 | |
|---|---|
| 手術前 | 手術後 |
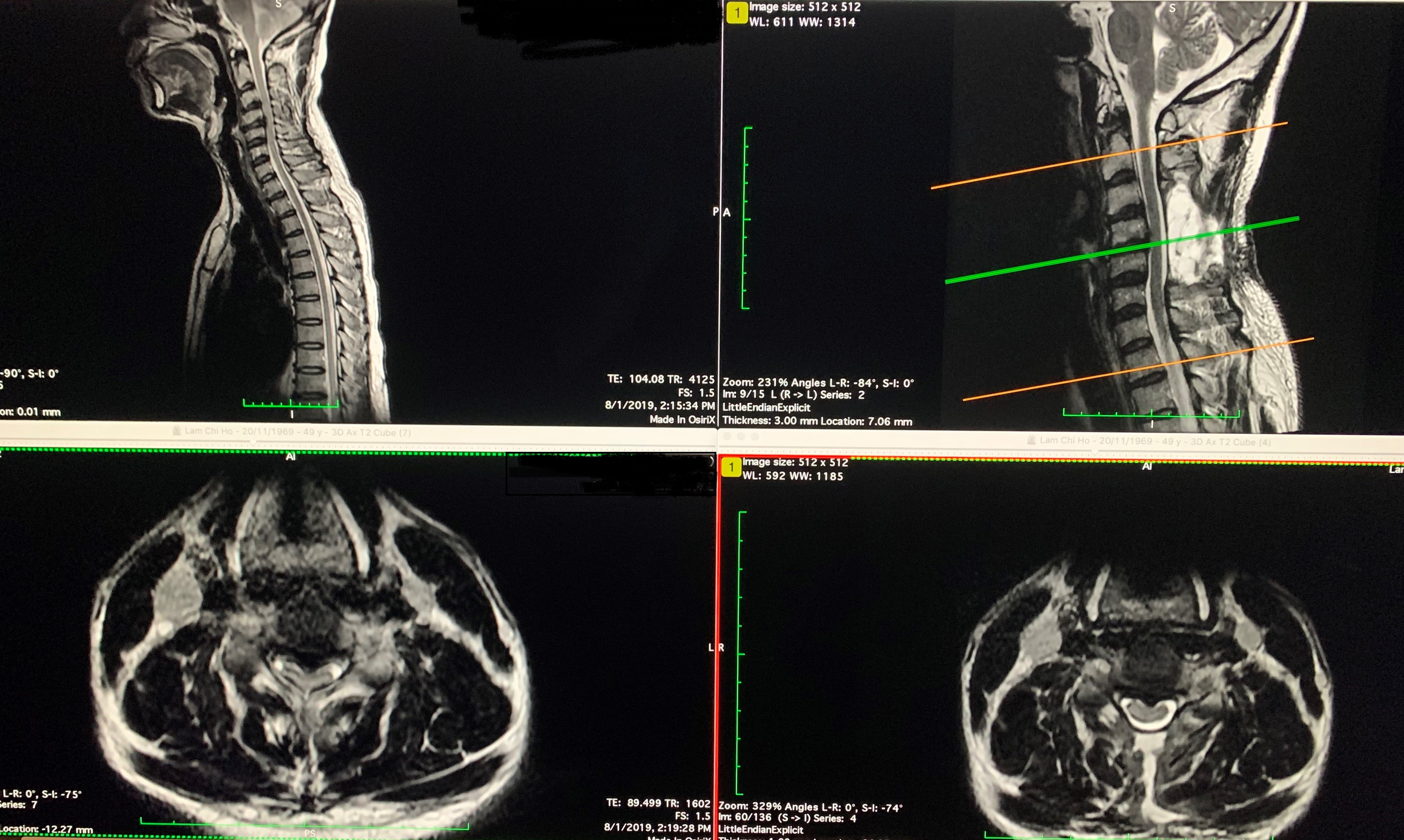 |
|
|
結論是, 醫生會根據病人的病情而計劃最妥善及安全的醫療方案,在張先生和其他手術案例,我們可以分辨出傳統手術和新的微創神經外科手術的區別相當之大: |
|
| 1. | 一至兩厘米的小傷口和六至八厘米傳統手術傷口的區別。 |
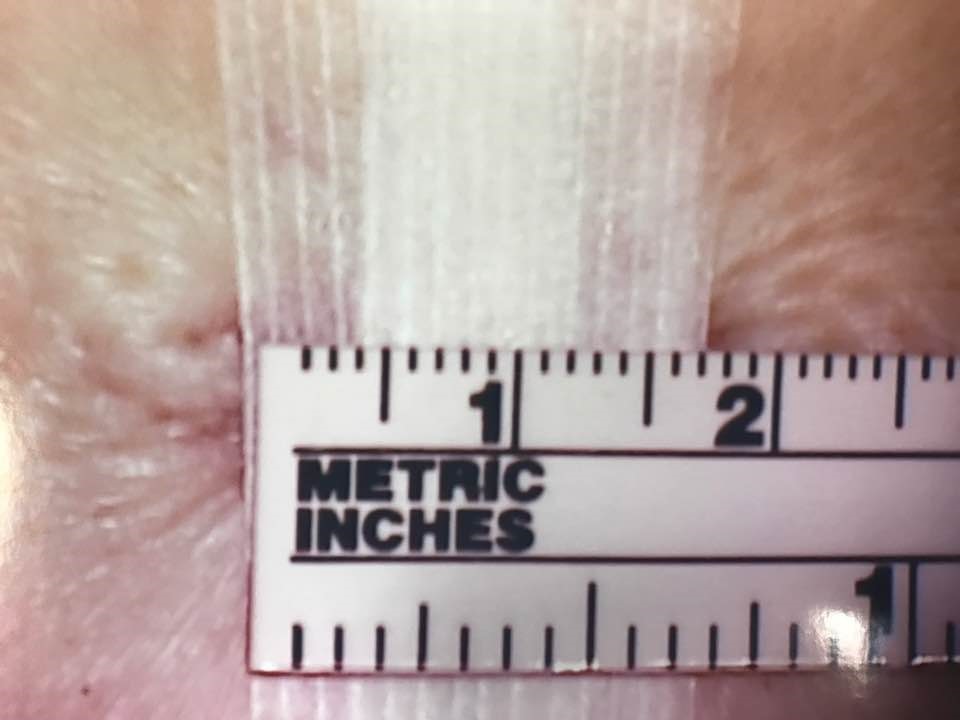 |
|
| 2. | 以一至兩厘米的小傷口, 微創手術可為多達4至5節的頸椎中樞神經減壓。 |
| 3. | 由於微創手術能夠確保後頸肌肉及韌帶得到最低的損傷,所以手術後病人不會有像傳統手術後的頸肌肉崩痛、萎縮和無力,或者有頸椎不穩定而需要裝上鈦金屬螺絲,繼而令頸椎活動能力受限等等的遺症,。 |
| 4. | 可是由於微創頸椎神經外科手術需要較高的顯微鏡手術技能,病人需要知道手術時間會比傳統的手術長得多。 |
|
總括來說:神經外科的微創頸椎後路脊髓減壓術是在顯微鏡下, 以非常細小傷口, 對後頸肌肉及韌帶最低的損傷, 來為頸脊髓中樞神經減壓, 根治病人位於頸椎的計時炸彈,令病人盡快康復,能夠享受正常生活和盡快回復病前的工作崗位。 |
|
如遇以上情況不要猶豫,立即致電 2367 6116 查詢或透過網上連結預約。